电离辐射与健康风险
文/赵承渊
 日本大地震引发的核电站爆炸吸引了全世界的的目光。有两颗原子弹以及切尔诺贝利核电站事故的阴影在前,人们对核辐射通常谈之色变,对遭受辐射的后果忧心忡忡,甚至产生恐慌。由于此次灾害性事故发生在我们的邻国日本,故此更是格外引起大家的关注。不过,有关电离辐射的危害细节,公众可能了解得并不多。故此本文试图就相关内容做一些简单说明。
日本大地震引发的核电站爆炸吸引了全世界的的目光。有两颗原子弹以及切尔诺贝利核电站事故的阴影在前,人们对核辐射通常谈之色变,对遭受辐射的后果忧心忡忡,甚至产生恐慌。由于此次灾害性事故发生在我们的邻国日本,故此更是格外引起大家的关注。不过,有关电离辐射的危害细节,公众可能了解得并不多。故此本文试图就相关内容做一些简单说明。
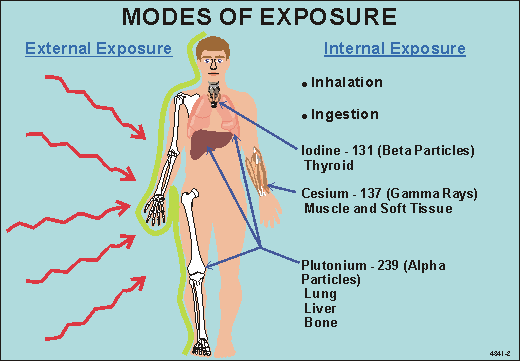
所谓电离辐射,顾名思义是指能够使物质发生电离的辐射。电离辐射通常可分为两类,一类为高频率的电磁波,如X射线、γ射线;另一类为高能粒子束,如α、β粒子或中子束等。引发电离辐射的放射性物质是人类居住环境的组成部分,日常生活中的电离辐射41%来自石头、泥土及建筑材料中的放射性气体;28%来自岩石、土壤中的放射性物质;15%来自X射线等医疗辐射;9%来自食物和饮料中的天然放射性核素;6%来自宇宙射线;1%来自高空飞行等。天然辐射源所致平均辐射剂量就世界范围来看,每人每年大约为2.4mSv。而我们所关心的“电离辐射危害”指的是人们在利用射线和核能时受到超过一定剂量的电离辐射而造成的健康影响。
【注:上文中所提到的mSv(毫希沃特)是一个当量剂量或有效剂量单位。当量剂量是电离辐射的吸收剂量(单位是Gy)与不同射线生物效应系数的乘积;对于人体来说,有效剂量是人体各种组织或器官的当量剂量乘以相应组织权重因子的和】
电离辐射对生物体的效应是通过电离辐射的能量作用于生物大分子和水,使得后者发生分子不稳定、分子重排、产生自由基并造成损伤。在这其中受影响最大的就是DNA分子。受损的DNA可以经体内酶系统修复,但也可能发生错误修复,这是电离辐射可能诱发癌症的原因之一。分子电离、自由基产生、化学键断裂使得亚细胞结构破坏,表现为细胞代谢、结构、功能的改变。相同辐射剂量作用下,不同细胞出现的损伤程度不同。一般来说,淋巴组织、骨髓、小肠上皮和性腺对辐射最为敏感;其次是角膜、晶状体、内皮细胞等;肌肉、骨骼、软骨和结缔组织对辐射最不敏感。
从时限上来说,大量电离辐射造成的危害可分为早期效应和延迟效应。早期效应发生在暴露后几星期内,如急性放射综合征( acute radiation syndrome,ARS),表现为反复发生并逐渐加重的恶心、呕吐、腹泻,同时伴随疲乏、发热、食欲下降、抽搐甚至昏迷,严重者在几个月内死亡。多数ARS患者会有骨髓损伤,由于免疫和造血功能下降,发生严重的致病菌感染和内出血。ARS还包括严重的皮肤灼伤,表现为皮肤发痒,刺痛,红斑或水肿。皮肤损害可迁延数周或数月,有时会危及生命。延迟效应则包括辐射白血病,辐射致癌,放射性白内障,遗传损伤等。其中辐射致癌与辐射致遗传病又称为电离辐射的随机性效应。随机性效应的发生几率与辐射剂量成正比,但严重程度与辐射剂量无关。根据受辐射细胞的种类,又可将电离辐射的效应分为躯体效应和遗传效应,前者作用于体细胞,后者作用于生殖细胞。辐射造成的皮肤损伤、骨髓损伤、乳腺疾患和甲状腺疾患,以及辐射致癌均可归于躯体效应;而辐射造成不育、胚胎死亡或胎儿畸形、遗传病等则归于遗传效应。
目前,电离辐射的危害资料绝大部分是来自高剂量辐射下的调查数据,尤其是广岛、长崎两次核爆炸、若干核事故以及放射治疗的资料。而人们更关心的低辐射剂量对健康的影响,很难通过流行病学调查给出确切的答案,只能通过大剂量调查的数据外推得到一个相对的结果。经ICRP(国际辐射防护委员会)对广岛和长崎两次原子弹爆炸后8万名幸存者50年的调查研究发现,核辐射引起的超额死亡低于700例,幸存者中出现的癌症约6%与辐射有关。大剂量辐射对人类健康的影响认识已较为清楚,但对低剂量辐射效应,还有一些争论。尽管一些流行病学调查和生物学实验表明小剂量的电离辐射可能对生物体起到“刺激和兴奋”作用,甚至可能调节免疫功能,降低肿瘤发生率;但从安全角度出发,全世界对电离辐射仍采取保守态度:假设小剂量辐射仍有潜在风险,应予以防护。资料显示,如果每年接受电离辐射当量剂量超过1000mSv,癌症的发病率则会升高。故此我国《电离辐射防护与辐射源安全基本标准》对职业工作者和公众每年所接受的辐射剂量予以了严格限定,见下表。
| 《基本标准》的剂量限值 | ||
| 剂量限值 | 应用范围 | |
| 职业工作者 | 公众 | |
| 有效剂量 | 连续5年每年平均20mSv任何一年不大于50mSv | 每年1mSv,特殊情况下,如果5个连续年不超过mSv,则某一单一年份可提高到5mSv |
| 年当量剂量 | ||
| 眼晶状体 | 150mSv | 15mSv |
| 皮肤 | 500mSv | 50mSv |
| 手和足 | 500mSv | |
2007年David J. Brenner在新英格兰医学杂志发表综述称,每单次CT扫描将使成人受到15mSv,新生儿受到30mSv的辐射,而一次CT检查常需进行2-3次扫描,这个剂量大约相当于一组25000名日本核弹爆炸后幸存者所受到的照射量(小于50mSv)。而这组平均接受了40mSv的核弹爆炸幸存者的研究中,癌症的总体发生率明显提高了;另外,他援引了一项对象为400000名核工业放射工作者的医学研究,这些工作者暴露于平均20mSv的电离辐射中(相当于一次CT扫描所接受的辐射剂量),结果发现随着暴露剂量的提高,死于肿瘤的风险也提高了。故此David J. Brenner认为CT扫描(辐射剂量大约在30-90mSv)会增加肿瘤风险的流行病学证据是“直接”的,随着CT扫描在临床使用越来越广泛(美国每年有6200万人次进行CT检查),它所带来的辐射伤害不可忽视——美国每年1.5-2%的肿瘤可能由于CT检查所致。
这篇文章发布后引起了广泛注意,许多媒体采用了文中说法,更以“做一次CT所接受的辐射量相当于在核弹爆炸中幸存”吸引眼球。不过在专业领域,对此文的质疑之声并不少。质疑意见大概有以下几点:首先,目前并无CT检查会增加肿瘤发病风险的直接报告,一切结论均是从其他类型辐射推断而来,说服力不足;其次,低剂量电离辐射致癌的“线性无阈值模型”在使用上还有争议;根据动物实验、放疗经验及其他流行病学调查,辐射剂量低于100mSv时并未观察到肿瘤发生率增高的迹象;更有人指出,美国自1980年以来估计共有5.5亿人次接受了CT检查,1990年前这个数字是7500万,那么有如此多在1990年后接受了CT检查的人,该有更多人罹患肿瘤才是,可是事实上这些数字惊人的“癌症患者”并没出现。低剂量电离辐射究竟对人体健康有多大影响现在仍处于激烈争吵中。
对于公众而言,正确的做法是在专业人士们吵出个一致意见之前保持冷静,不要无端恐慌,也不要掉以轻心。对大到核燃料泄漏级别的电离辐射做好防护,严密关注事态动向;对小到日常医疗照射剂量的电离辐射提高警惕,避免无意义的暴露。了解相关知识、相信科学会使我们的生活更加安全。
参考文献:
1 《生物医学安全与法规》北京大学医学出版社 2007年8月第一版
2 David J. Brenner, Eric J. Hall. Computed Tomography — An Increasing Source of Radiation Exposure. N Engl J Med 2007; 357:2277-2284.