互动病例是NEJM网站每两个月推出的一个版块,主要针对医学生和实习生,为读者模拟完整的诊治过程,同时会提出一些小问题。大家可以慢慢的看,把自己当做主治大夫,练练自己的诊断思路哈~~
本期“互动临床病例”题为《腹痛的“甜蜜”来源》,又是“腹痛”这个麻烦的症状,又是一份精彩纷呈惊喜连连的病例!一路看下去,呀,似乎比想的还要麻烦,没有任何“甜蜜”的迹象。聪明的童鞋们,可以先点这里进去和这个case互动一下,挑战一下自己的知识和临床思维吧!
【病史】
现病史:25岁女性,主因腹痛6个月就诊。为右上腹持续疼痛,与饮食无关,间断伴恶心呕吐。不伴便血、黑便、吞咽困难,不伴厌食、腹围增加、饱足感及体重变化不伴嗜睡、全身乏力、瘙痒、黄疸,不伴盗汗、发热及异常出血。二便正常。
既往史:童年时诊断为I型糖尿病,多次发作酮症酸中毒。有甲状腺功能减退、牛皮癣。曾有多次癫痫发作,数年前起服用卡马西平后未再发作。7年前出现双侧葡萄膜炎及右侧踝关节炎,诊断为类风湿性关节炎,两侧膝关节亦受累,三年前起服用甲氨蝶呤、萘普生后病情稳定。无输血史。
现用药:卡马西平600mg,Bid;甲氨蝶呤每周15mg,累计1.5g;左旋甲状腺素125μg,Qd;胰岛素(G、L);叶酸1mg,Qd;未使用非处方药及草药。
个人史:护士,未婚,无子女。吸烟10年,每天7根,不嗜酒。无刺青、耳洞。近期无性行为。
家族史:无糖尿病、关节炎、自身免疫性疾病及肝脏疾病家族史。
【体格检查】
体温正常,脉搏齐,109次/分,血压122/90mmHg,体重46Kg,BMI19.9、体型偏瘦,无黄疸,无急性疾病表现。头、耳及四肢背侧皮肤可见鳞状斑块,无肝掌、水肿及蜘蛛痣。颈静脉压正常。胸部听诊呼吸音清,心脏S1、S2正常,无杂音及附加音。精神检查正常。
专科查体:右上腹触痛,无压痛及反跳痛,Murphy征阴性。肋弓下3~4cm触及肝脏,边缘锐利。脾脏未触及,无腹水体征。
【实验室检查1】
| 项目 | 结果 | 参考范围 | |
| WBC(/mm3) | 6,630 | 4,000~10,000 | |
| Hct(%) | 38.5 | 36~48 | |
| MCV(μm3) | 110↑ | 80~95 | |
| PLT(/mm3) | 383,000 | 150.000~450,000 | |
| Na+(mmol/L) | 137 | 136~142 | |
|
K+( mmol/L)</p>
Cl-( mmol/L)</td> | 4.1 | 3.5~5.0 | </tr>|
| 97↓ | 98~108 | ||
| HCO3-( mmol/L) | 31 | 23~32 | |
| BUN(mg/dl) | 29↑ | 9~25 | |
| SCr(mg/dl) | 0.6↓ | 0.7~1.3 | |
| Glu(mg/dl) | 217↑ | 54~118 | |
| HbA1c(%) | 12.4↑ | 4.0~5.9 | |
| Alb(g/dl) | 4.4 | 3.7~5.4 | |
| T-Bil(mg/ml) | 0.5 | 0.2~1.2 | |
| AST(U/L) | 218↑ | 9~30 | |
| ALT(U/L) | 443↑ | 7~52 | |
| ALP(U/L) | 145↑ | 38~118 | |
| LPS(U/L) | 13 | 3~60 | |
| VB12(pg/dl) | 495 | 250~900 | |
| 叶酸(ng/ml) | 12.6 | 5.3~99.0 | |
| INR | 0.9 | 0.9~1.1 | |
| 项目 | 结果 | 参考范围 | |
| 铁(μg/dl) | 104 | 40~159 | |
| 铁结合力(μg/dl) | 392 | 250~450 | |
| 铁蛋白(μg/dl) | 141 | 10~170 | |
| 丙肝抗体 | — | — | |
| ANA | 滴度1:20(+)↑ | 滴度1:20(—) | |
| F-actin抗体(U) | 9 | <19 | |
| 铜蓝蛋白(mg/dl) | 40 | 26~60 | |
| α1-AT(mg/dl) | 129 | 90~200 | |
| K-F环 | — | — | |
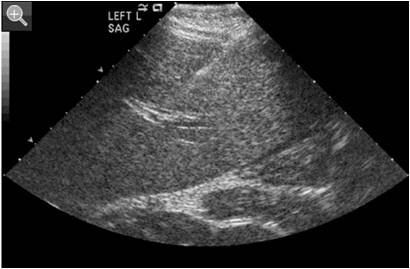
超声所见:肝肿大,无脂肪浸润及血管异常;肾增大,13.9cm.
Question 4:下列血清学结果提示那种情况:
HBc Ab(IgM):—
HBs Ag: —
HBs Ab: +
A:急性HBV感染; B:慢性HBV感染,病毒大量复制;
C:慢性HBV感染,病毒少量复制 D:疫苗注射后产生抗体或天然抗体;
D:需要更多的结果才能判断;
【肝脏病理】
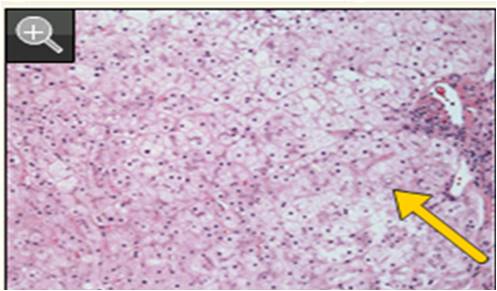
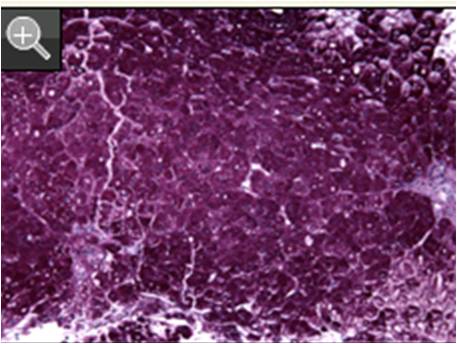
HE染色示胞浆稀薄,门脉正常,无纤维化,核淀粉样变。可见于糖原贮积病、糖蛋白类病或糖脂质类疾病,例如Gaucher’s病、Tay-Sachs病、糖原肝病或脂肪变性。
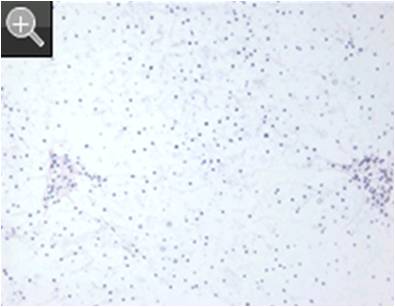
然后用淀粉酶处理(只降解糖原而对糖蛋白及糖脂无影响),希氏染色阴性,进一步明确糖原在肝内的贮存。
【发病机制】
糖原性肝病(Glycogenic hepatopathy)最早是作为糖尿病儿童发育不良综合征(failure-to-thrive syndrome)的表现之一,由Pierre Mauriac于1930年首先提出,即糖尿病控制效果不佳的患者出现的肝糖原贮积。其发病机制尚不完全清楚。血糖升高时,葡萄糖扩散入肝细胞,肝细胞吃进去很多“小糖丸”(葡萄糖),每个小糖丸在肝细胞内都被加上了一个标记(磷酸化),磷酸化后的葡萄糖就不能再扩散出肝细胞,而且会在肝细胞里变成大糖丸(糖原)。于是最终的结果就是肝细胞储存了好多大糖丸却无法排出,于是看似“甜蜜”的过程,却造成了肝功能受损、腹痛的后果,这种由于大糖丸(糖原)生成与降解的不平衡可能就是导致糖原肝病的机制。
另一种可能机制是,对于糖尿病病人,高血糖的环境会抑制胰高血糖素的分泌,即抑制了糖原的降解;而长期使用胰岛素又促进了糖原的合成。用药剂量不足可能使患者增加糖原储备,但血糖仍不能回到正常,这种恶性循环使得糖原越来越多。
鉴于糖原性肝病的极低的发病率,不排除遗传因素在此病中的作用。
Question 5:患者糖化血红蛋白为12.4%,相当于血糖浓度多少?
A:150mg/ml(8.3mmol/l) B:200 mg/ml (11.1mmol/l)
C:250 mg/ml (13.9mmol/l) D:300 mg/ml(16.7mmol/l)
E: 350mg/ml(19.4 mmol/l) F:400 mg/ml(22.2 mmol/l)
Question 6:该患者的治疗需选择哪些药?
A:胰岛素 B:二甲双胍 C:吡格列酮 D:强的松 E:熊二醇 F:维生素E
【治疗及转归】
对该患者予以积极的胰岛素治疗,同时严格限制饮食。6个月后,患者糖化血红蛋白降至8.2%;腹痛、肝大等临床表现消失,肝功能恢复正常。
大米的体会:我在做完这个病例后,最大的收获是:一个“腹痛”的症状对于有基础病的患者来说可能意味着更多、更严重的问题。分析临床表现的时候一定要回顾好病史。同时要学会去分清哪些是基础病的症状,哪些是继发疾病的表现。同时,也可以用这个病例复习一下临床常见的肝细胞损害的疾病哈,比如ALD,NAFLD,NASH,DILI等等。
Answer:
1. B
2. ACDF
3. ABCDFH
4. D
5. D Glu=(28.7×HbA1C-46.7) mg/dl
6. A
来源:《新英格兰医学杂志》 2011-04-14 互动临床病例
A Sweet Source of Abdominal Pain.
John J. Ross, M.D., Shari S. Rogal, M.D., M.P.H., and Chinweike Ukomadu, M.D.N Engl J Med 2011; 364:e3.